PSV-Beatmung (druckunterstützte Beatmung) im Überblick
In der außerklinischen Beatmungstherapie von Intensivpflegeklienten kommen verschiedene Beatmungsmodi zum Einsatz. Einer davon ist die PSV-Beatmung, auch als ASB-Beatmung bekannt. Der folgende Artikel gibt einen Überblick zur Definition, den relevanten Behandlungsparametern sowie dem Management der druckunterstützen Beatmung.

Gerät für PSV-Beatmung (ASB-Beatmung) | © ZBI Gruppe
Unterschied zwischen Beatmung und Spontanatmung
Der deutlichste Unterschied zwischen Spontanatmung und Beatmung liegt in der Umkehr der Druckverhältnisse. Physiologisch saugen wir Luft mittels Aufbau von Unterdruck durch Atemmuskulatur, Pleura und knöchernen Thorax in die Lunge hinein. Bei den heute standardisiert eingesetzten Beatmungsformen wird mit einem externen Ventilator Luft durch Überdruck in die Lunge gepresst. Das hat unter anderem Auswirkungen auf die Gasverteilung innerhalb der Lunge. Durch den Zug des Hauptatemmuskels (lat.: Diaphragma/Zwerchfell), werden bei der Spontanatmung vor allem untere, zwerchfellnahe Areale besser belüftet, während in der Überdruckbeatmung/druckgestützten Beatmung vornehmlich eine Ventilation der oberen Areale der Lunge erfolgt.[2]
Je nach Wahl des Beatmungsmodus werden „Kompetenzen“ der Atemsteuerung vom Menschen auf die Maschine übertragen. Trotz ausgefeilter Technik der heutigen Beatmungsgeräte ist das menschliche Prinzip weiter überlegen.
Grundlagen der Beatmungsformen/ Pathophysiologie
Die Wahl des richtigen Beatmungsmodus ergibt sich aus dem zu therapierenden Krankheitsbild. Bei thorakal-restriktiven Störungen, wie Wirbelsäulen- und Brustkorbverformungen, sind vor allem volumenorientierte Beatmungsformen im Einsatz. Zielwert ist das Erreichen eines voreingestellten Atemhubvolumens. Bei Störungen innerhalb der Bronchien und der Lunge (wie der COPD), kommen vor allem druckorientierte Beatmungsformen zum Einsatz. Zielwert ist bei jedem Atemhub die Applikation von Luft bis zu einem definierten Druckwert.
Im zweiten Schritt wird nach der Funktionsfähigkeit des Atemantriebs geschaut. Ist dieser nicht intakt, kommt eine kontrollierte Beatmung (druckkontrollierte Beatmung oder volumenkontrollierte Beatmung) in Betracht. Ist er eingeschränkt oder instabil, wird eine assistiert-kontrollierte Beatmung gewählt. Bei intaktem Atemantrieb kann eine unterstützende Spontanatmung, wie der PSV-Modus, eingesetzt werden. Die Atemarbeit der Klienten wird in den assistiert-kontrollierten und kontrollierten Beatmungsmodi am deutlichsten reduziert.
| Druckorientierung | Volumenorientierung | |
| kontrollierte Beatmung | PCV | VCV |
| Assistiert- kontrollierte Beatmung | APCV / ASSPCV | AVCV / ASSVCV |
| Unterstütze Atemhilfe / Spontanatmung | PSV / ASB | VSV |
vereinfachte Übersicht von Beatmungsmodi
Unsere Stellenangebote für Berlin und Hamburg
Lungenprotektion
Als lungenprotektive Beatmung wird die Reduktion von mechanischem, auf die Lunge wirkenden, Stress bezeichnet. Dieses Konzept findet vor allem Anwendung in der akut klinischen Behandlung eines ARDS (Acute Respiratory Distress Syndrom), um eine weitere Lungenschädigung zu vermeiden [3]. Auch in der außerklinischen Beatmung gilt zur Stressreduktion: So viel Druck wie nötig, so wenig wie möglich. Bei bariatrischen Klienten muss dem hohen abdominellen Druck jedoch häufig ein hoher Inspirationsdruck entgegenstehen.
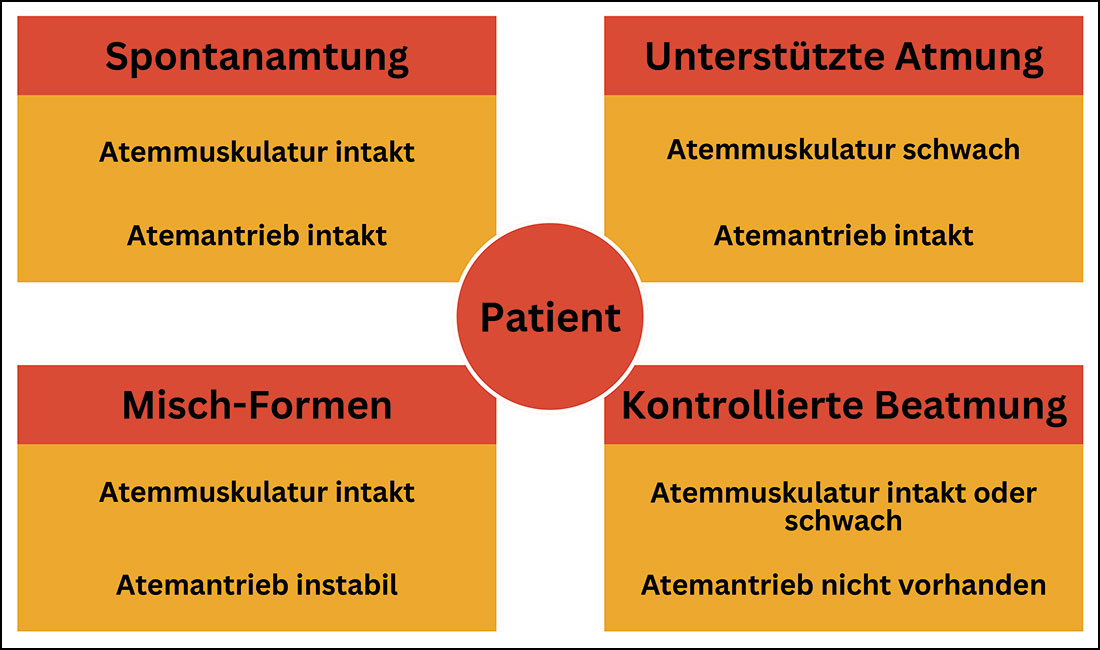
Infografik zum Einsatz von PSV-Beatmung und weiteren Beatmungsformen in Abhängigkeit der Atemsituation des Patienten.
PSV-Beatmung: Definition und Ziele
„Die druckunterstützte Beatmung [PSV - Pressure Support Ventilation] soll den Patienten bei der Eigenatmung unterstützen. Die Unterstützung geschieht durch die gleichzeitige Verabreichung eines Luftdruckes mit der spontanen Einatmung des Patienten. Der Patient bestimmt, wie oft und wie tief er atmet.” [1] Grundlage dieser Beatmungsform ist also ein ausreichender Atemantrieb. Kompensiert wird im PSV-Modus eine geschwächte Atemmuskulatur.
Die PSV-Beatmung wird auch als ASB-Beatmung (assisted spontaneous breathing) bezeichnet. Die fehlende einheitliche Nomenklatur in der Beatmungsmedizin erschwert es, den Durchblick zu behalten. So gibt es auch, je nach Hersteller des Beatmungsgerätes, Synonyme für einen PSV-Modus. Im Grunde sind Beatmungsmodi wie „ASB” (assisted spontaneous breathing), „S“ oder „Spont“ mit dem PSV gleichzusetzen. Auf nationaler und europäischer Ebene wird glücklicherweise an einer Vereinheitlichung der Nomenklatur für Beatmungsgeräte gearbeitet.

Pflegefachkraft adaptiert einen Filter am Beatmungsschlauch eines PSV-Beatmungsgeräts | © ZBI Gruppe
Parameter bei der PSV-Beatmung
Beatmungsparameter sind Einstelloptionen, um physiologische Atmung „nachzuahmen“, also eine ausreichende Ventilation zu gewährleisten. Beim Einsatz einer unterstützten Spontanatmung werden in der Regel folgende Beatmungsparameter benötigt:
- IPAP / Einatmungsdruck (Inspirationsdruck) / inspiratory support: generiert durch den Pressure Support eine Tiefe des Atemhubes.
- PEEP (positive endexpiratory pressure): Dieses Druckniveau, welches nach der Ausatmung in der Lunge verbleibt, ist nicht immer nötig, kann situationsbedingt aber die Sauerstoffanreicherung des Blutes in der Lunge (Oxygenierung) verbessern. Um den Druckunterschied zwischen Ein- und Ausatmung (inspiratory pressure support) bei Veränderungen des PEEP gleich zu halten, wird der Inspirationsdruck dann oft gleichsinnig korrigiert.
- Trigger inspiration: Das Beatmungsgerät erkennt die Einatembemühung des Klienten und startet so synchronisiert die maschinelle Ventilation.
- Trigger expiration: Das Beatmungsgerät erkennt das Unterschreiten eines voreingestellten Wertes der Gasflussgeschwindigkeit und schaltet auf Ausatmung um.
Des Weiteren sind weitere Feineinstellungen, die nicht immer kombinierbar sind, möglich:
- Inspirationszeit (Tinsp) minimal: Die zeitliche Minimalvorgabe für eine Einatmung/Inspiration begünstigt eine ausreichende Volumenförderung.
- Exspirationszeit (Texp): eine ausreichende Ausatmungszeit fördert die Elimination von Kohlendioxid.
- Zielvolumen mit Druckanpassung: Hier wird ein gewünschter Zielwert für das Atemzugvolumen definiert. Des Weiteren erhält die Beatmungsmaschine die „Erlaubnis“ bei nichterreichen des Zielwertes den Einatmungsdruck schrittweise zu steigern. Umgekehrt wird bei einem Übersteigen des Zielwertes verfahren.
- Sicherheitsventilation oder Backup-Frequenz: Bei Ausbleiben oder Reduktion der Spontanatmungsfrequenz erhält die Maschine den Auftrag, mit einer eingestellten Atemfrequenz zu beatmen. Das kommt assistiert-kontrollierten Beatmungsmodi gleich.
Steuerung
Die PSV-Beatmung wird prinzipiell durch den Patienten selbst gesteuert. In den Beatmungsgeräten sind hierfür physikalisch verschieden funktionierende Sensoren verbaut. Sie sind in der Lage, die Ein- und Ausatmung mit dem Klienten zu synchronisieren.
Alarmmanagement
Im Alarmmanagement sollten die Kompetenzen des Beatmeten mit Korridoren überwacht werden. Entsprechend der Kompetenzen, die bei dieser Beatmungsform dem Menschen überlassen werden, sind folgende Alarmparameter sinnvoll.
Die Grenzen der Korridore sind immer individuell anzupassen. Ziel ist ein rechtzeitiges Alarmieren der Pflegefachperson, um im Gefahrenfall adäquate Maßnahmen (wie zum Beispiel: Endotracheales Absaugen) ergreifen zu können.
Komplikationen und Management
In der Freiheit der patientenorientierten Steuerung der PSV-Beatmung, verbirgt sich auch ihre größte Gefahr. Die Überwachung der im Respirator angezeigten IST-Werte ist eine wichtige Aufgabe des betreuenden Pflegepersonals (freie Stellen in der Pflege). Fehlsteuerungen der Beatmung durch z.B. Agitation oder ähnlich gelagerte Ereignisse, sowie akut-auf-chronische-Erschöpfungszustände (vor allem Infektgeschehnisse), müssen durch ein gutes Alarmmanagement und Krankenbeobachtung schnell erkannt und beseitigt werden. Ansonsten droht eine schwerwiegende Exazerbation der Beatmungs- und Blutgassituation.
Fazit zur druckunterstützten Beatmung
Bei der PSV-Beatmung wird mit überlegten Beatmungsparametern eine gute Atemunterstützung mit gleichzeitigem hohem Komfort für die Klienten erreicht. Steht eine drastische Senkung der Atemwegsarbeit im Fokus, ist dieser Beatmungsmodus häufig ungenügend. Die Wahl der richtigen Beatmungsform muss vor diesem Hintergrund regelmäßig sorgfältig abgewogen und überprüft werden.
FAQ
Was ist der Unterschied zwischen PSV-Beatmung und kontrollierter Beatmung?
Die PSV-Beatmung unterstützt die Eigenatmung des Klienten, indem sie einen zusätzlichen Luftdruck während der Einatmung bereitstellt. Die Atmung wird durch den Klienten selbst initiiert. Atmungszeiten vom Klienten bestimmt (Atemfrequenz, Ein- und Ausatmungszeit). Bei der kontrollierten Beatmung übernimmt das Beatmungsgerät die Steuerung der Atmung vollständig. Eine eigene Atmung (Spontanatmung) ist dann meist nicht vorhanden.
Welche Vorteile bietet die PSV-Beatmung gegenüber anderen Beatmungsformen?
Die PSV-Beatmung ermöglicht die individuellste Unterstützung der Atmung, da die Grundlage der Aktivitäten der Beatmungsmaschine auf der Eigenatmung des Klienten beruht. Somit wir der Atemkomfort erhöht. Sie ist besonders geeignet für Klienten mit schwacher Atemmuskulatur und funktionierendem Atemantrieb.
Wann ist die Anwendung von PEEP bei der PSV-Beatmung sinnvoll?
PEEP (positiver endexpiratorischer Druck) wird unter anderem eingesetzt, um den Sauerstoffaustausch in der Lunge zu verbessern und die Lungenfunktion zu unterstützen, insbesondere bei Patienten mit eingeschränkter Lungenbelüftung. Der Einsatz von PEEP ist situationsabhängig und wird vom behandelnden Team individuell angepasst.
Welche Komplikationen können bei der PSV-Beatmung auftreten?
Mögliche Komplikationen umfassen Fehlsteuerungen durch unregelmäßige Atmung, Erschöpfung oder Agitation. Ein effektives Alarmmanagement und die Überwachung durch Pflegepersonal sind entscheidend, um schnell auf Veränderungen reagieren und Komplikationen vermeiden zu können.
Wie häufig müssen die Beatmungsparameter bei der PSV-Beatmung angepasst werden?
Die Beatmungsparameter sollten regelmäßig überprüft und bei Bedarf angepasst werden, insbesondere wenn sich der Zustand des Klienten ändert. Anpassungen sind notwendig, um die optimale Unterstützung sicherzustellen und das Risiko von Komplikationen zu minimieren.
Sven Jantzen ist gelernter Gesundheits- und Krankenpfleger und Atmungstherapeut (DGP). Als Programmleiter war er maßgeblich an der Durchführung und dem Erfolg des damals teilnehmerstärksten Kongresses für Außerklinische Intensivpflege (KAI) in Berlin beteiligt. Heute leitet er den Bereich Fort- und Weiterbildung in der ZBI Gruppe und ist damit eine wichtige Säule zur Aufrechterhaltung der hohen Qualitätsstandards an unseren Standorten Berlin und Hamburg.
Weitere lesenswerte Artikel:
COPD: Krankheitsbild und Therapieoptionen
Wissenswertes zum Lungenemphysem
Quellen:
[1] Hartmut Lang - Beatmung für Einsteiger: Theorie und Praxis für die Gesundheits- und Krankenpflege, 3., aktualisierte und erweiterte Auflage, 10.01.2020, Springer Verlag, Seite 122
[2] Ernst Bahns - Das Atmungsbuch: Spontanatmung in maschineller Beatmung; Dräger medical (abgerufen am 10.11.2021)
[3] Wolfgang Oczenski - Konzept der lungenprotektiven Beatmung („Baby Lung Concept“) und Atmen - Atemhilfen; Georg Thieme Verlag KG, Stuttgart: Thieme; 2017. doi:10.1055/b-004-140689