Schädel-Hirn-Trauma: Pflege von SHT-Patienten
Unfälle, Verletzungen oder Stürze können ein Schädel-Hirn-Trauma (SHT) nach sich ziehen. Abhängig von Grad und Schwere, kann das Hirntrauma Folgen wie stationären Krankenhausaufenthalt bis hin zur vollständigen Pflegebedürftigkeit verursachen. Der folgende Text klärt auf, was man unter einem Schädel-Hirn-Trauma versteht und wie es entsteht, welche Grade es gibt und worauf es bei der Pflege von SHT-Patienten ankommt.
Was ist ein Schädel-Hirn-Trauma?
Schädel-Hirn-Trauma (abgekürzt SHT) ist der Oberbegriff für traumatische Verletzungen des Schädels infolge von äußerer Gewalt- oder Krafteinwirkung (wie zum Beispiel einem Schlag, Aufprall oder Sturz), welche die Hirnfunktion vorübergehend oder dauerhaft einschränken. Es kommt zu einem Bruch der Schädeldecke, die in den meisten Fällen zu einer Anschwellung oder Blutungen im Gehirn führt.
Je nach Härtefall und Schweregrad kommt es zu einer starken Schädigung des Hirngewebes. Das Schädel-Hirn-Trauma ist, mit 400 Schädel-Hirnverletzungen pro 100.000 Einwohnern pro Jahr, eine der häufigsten Todesursachen vor dem 40. Lebensjahr in Deutschland (Meier, 2018, Rickels 2020 & Wilberger, 2017).
Schädel-Hirn-Trauma: Ursachen und Entstehung
Das Gehirn ist das empfindlichste Organ unseres Körpers. Es wird durch den Schädelknochen vor äußeren Umwelteinflüssen geschützt. Durch verschiedene Kraft- oder Gewalteinwirkungen auf den Kopf, kann es nicht nur zu Brüchen und einer Verletzung des Schädelknochens, sondern auch zu starken Prellungen des Gehirns (Kontusionen) kommen.
Häufige Ursachen für ein Schädel-Hirn-Trauma sind bei jüngeren Patienten Verkehrsunfälle oder Freizeit-/Sportverletzungen, bei älteren Personen hingegen Stürze. Auch Unfälle im häuslichen oder beruflichen Umfeld können ein SHT verursachen.
Bei Prellungen des Gehirns kommt es in den meisten Fällen zu einer Bildung von Hirnödemen (Flüssigkeitseinlagerungen) mit Schädigungen von Zellen und Nerven im Hirngewebe. Prinzipiell wird zwischen
- Weichteilverletzungen
- knöchernen Verletzungen
- Verletzungen von Gefäßen
- Verletzungen der Hirnhäute
- eigentlichen Schädigungen der Hirnsubstanz
unterschieden.
Schädel-Hirn-Trauma: Folgen
Die Folgen eines Schädel-Hirn-Traumas teilen sich in primäre und sekundäre auf. Prinzipiell wird bei den primären Folgen zwischen Weichteilverletzungen, knöchernen Verletzungen, Verletzungen von Gefäßen, Verletzungen der Hirnhäute und eigentlichen Schädigungen der Hirnsubstanz unterschieden. Zu den sekundären Verletzungen zählt vor allem eine Veränderung des Hirndrucks, welcher schwerwiegende Folgen haben kann. So zeigen sich die Auswirkungen eines Schädel-Hirn-Traumas jeweils primär und sekundär:
Primäre Verletzungen:
Bei Verletzungen der Weichteile bzw. der Kopfhaut kommt es in den meisten Fällen zu starken Blutungen in dem betroffenen Bereich. Diese Blutungen lassen sich im Regelfall durch einen Druckverband stoppen. Starke Komplikationen bei dieser Art von Blutungen können besonders bei Kleinkindern auftreten.
Wie bereits erwähnt, schützt der Schädel das Gehirn vor äußeren Umwelteinflüssen. Knöcherne Verletzungen, also Frakturen des Schädelknochens, werden in Frakturen an der Schädelkalotte und Frakturen der Schädelbasis aufgeteilt. Frakturen dieser Art können komplikationslos verheilen, können aber auch schwerwiegende Folgen haben und Entzündungen (z.B. Meningitis) nach sich ziehen.
Blutungen, die durch eine Fraktur des Schädels ausgelöst worden sind, können innerhalb des Schädels Druck auf das Gehirn ausüben und so schwere neurologische Komplikationen auslösen. Aber auch gebrochene Schädelknochen können mit ihren scharfen Kanten das Hirngewebe stark verletzen und die Entwicklung von Hämatomen fördern. Ein nahezu eindeutiges Anzeichen für ein starkes Schädel-Hirn-Trauma ist der Austritt von Liquor (Hirnwasser).
Sekundäre Verletzungen:
Zu den sekundären Schädigungen eines Schädel-Hirn-Traumas zählt vor allem das Anschwellen des Gehirns und die damit verbundenen Erhöhung des Drucks im Gehirn. Diese Hirnschwellung (auch Hirnödem genannt) kann so problematisch werden, dass gesunde Teile des Gehirns gequetscht werden, dadurch die Blutversorgung des Gehirns reduziert wird und dies zum Tode des Patienten führt.
Schädel-Hirn-Trauma-Symptome im zeitlichen Verlauf
Ausgehend von der Schwere des Hirntraumas zeigen sich typischerweise diese Symptome:
- Temporäre Bewusstlosigkeit: diese kann Sekunden, aber auch mehrere Minuten andauern
- Gedächtnisverlust und Verwirrtheitszustände: über mehrere Minuten, aber auch über Stunden hinweg
- Krampfanfälle und verschiedene neurologischen Ausfallerscheinungen: in der Regel innerhalb von 24 Stunden
- Vollständiger Bewusstseinsverlust, Stupor oder komplettes Koma: diese Symptome können im allgemeinen Verlauf auftreten
Weitere SHT-Symptome sind Kopfschmerzen, Schwindel, Sehstörungen sowie Übelkeit und Erbrechen. Auch Desorientiertheit sowie Amnesie kann nach der traumatischen Verletzung des Gehirns auftreten.
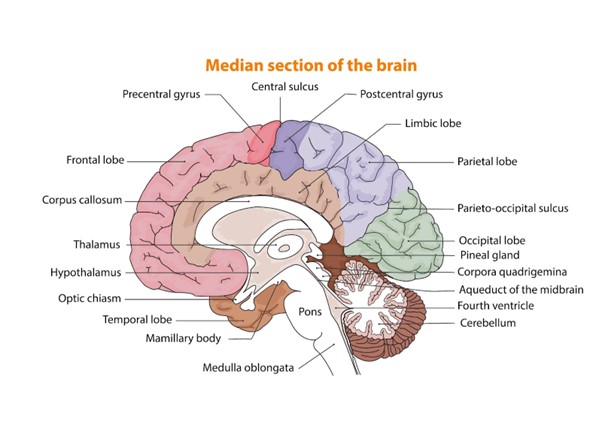
Bei einem Schädel-Hirn-Trauma können für die Gehirnfunktion wesentliche Bereiche verletzt werden
Unsere Stellenangebote für Berlin und Hamburg
Einteilung von Schädel-Hirn-Trauma: Grade bei SHT
Für die Einteilung der Schädel-Hirn-Trauma-Grade wird die sogenannte Glasgow-Coma-Scale (GCS) genutzt. Die GCS ist ein schnelles und vor allem reproduzierbares Assessment für die Frühdiagnostik. Sie basiert auf visuellen, verbalen und motorischen Reaktionen. Hierbei wird das Öffnen der Augen, die Körpermotorik sowie das verbale Reaktionsvermögen bewertet. Der niedrigste Wert (3) auf der GCS deutet auf eine schwere Schädel-Hirn-Verletzung hin. Besonders fatal ist es, wenn beide Pupillen nicht auf Lichtreflexe reagieren. Ein höherer Punktwert deutet auf eine deutlich bessere Rehabilitation des Patienten hin. In jedem Fall erfolgt eine klinische Diagnostik.
Der Punktwert gibt folgenden Grad eines SHT an:
Leichtes Schädel-Hirn-Trauma: Grad 1 “Commotio cerebri” (SHT-Grad 1)
Bei 14–15 Punkten auf der Glasgow-Coma-Scale liegt ein leichtes Schädel-Hirn-Trauma vor, welches oft auch durch eine Gehirnerschütterung (commotio cerebri) gekennzeichnet ist. Ein leichtes Schädel-Hirn-Trauma ist besonders dadurch gekennzeichnet, dass keine dauerhafte Schädigung der Hirnstrukturen vorliegt. In den meisten Fällen erfolgt eine klinische Diagnostik, um intrakranielle Blutungen frühzeitig zu erkennen.
Mittelschweres Schädel-Hirn-Trauma: Grad 2 “Contusio cerebri” (SHT-Grad 2)
Bei 9–13 Punkten auf der Glasgow-Coma-Scale liegt ein mittelschweres Schädel-Hirn-Trauma vor. Hierbei spricht man auch von einer Gehirnprellung bzw. Hirnprellung (Contusio cerebri), bei der eine offene oder gedeckte Schädigung der Hirnsubstanz vorliegt. Bei einem mittelgradigen SHT beträgt die Bewusstlosigkeit ca. 5 bis zu 30 Minuten. Die Symptome bilden sich innerhalb von einem Monat wieder zurück. Dauerhafte Schäden sind bei diesem Grad eher unwahrscheinlich.
Schweres Schädel-Hirn-Trauma: Grad 3 “Compressio cerebri” (SHT-Grad 3)
3-8 Punkte auf der GCS bedeuten ein schweres Schädel-Hirn-Trauma. Bei diesem Grad sieht es für die betroffene Person sehr kritisch aus. Ein SHT-Grad 3 definiert sich vor allem durch eine Drucksteigerung durch ein Hirnödem oder eine Hirnblutung, was zu einer sogenannten Gehirnquetschung (Compressio cerebri) des Gehirns führt. Die Bewusstlosigkeit dauert hierbei länger als 30 Minuten an. Bei dieser Schwere des Hirntraumas ist mit Spätfolgen zu rechnen. Eine stationäre Überwachung ist hierbei unausweichlich.
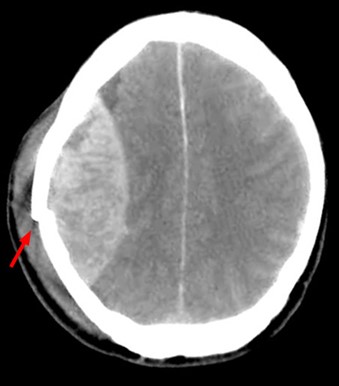
Epidurales Hämatom bei Fraktur (Pfeil) der Schädelkalotte im Rahmen eines SHTs. (Hellerhoff, CC BY-SA 3.0, creativecommons.org/licenses/by-sa/3.0)
Schädel-Hirn-Trauma: Behandlung im Akutfall und weitere Therapie
Bei einem Schädel-Hirn-Trauma erfolgt zunächst die Behandlung direkt am Ort des Unfalls. Primär erfolgt eine Sicherstellung der vorhandenen Vitalzeichen. Hierzu zählt vor allem die Sicherung der Atemwege und im Rahmen der Wundversorgung das Stoppen von sichtbaren Blutungen. Außerdem muss für den Abtransport des Betroffenen die Stabilisierung und Sicherung der Wirbelsäule und des Schädels gewährleistet sein. In der Klinik erfolgt die Diagnostik zunächst durch bildgebende Verfahren wie eine CT Untersuchung (Computertomographie) und MRT.
Im Anschluss erfolgt die neurologische Ersteinschätzung mit anschließender Einleitung der Schmerztherapie. In regelmäßigen Abständen wird der Betroffene untersucht. Dabei wird vor allem die Reaktion der Pupillen und die Vitalzeichen wie Blutdruck, Herzfrequenz und Temperatur beobachtet. Anhand der Glasgow-Coma-Scale erfolgt eine regelmäßige Evaluation des aktuellen Zustandes des Patienten. Bei einem leichten Schädel-Hirn-Trauma wird der Betroffene 24 Stunden klinisch überwacht. Hierbei wird vor allem auf Bewusstseinseintrübungen, starke Kopfschmerzen, Krampfanfälle, Verwirrtheit und neurologische Defizite geachtet. Bei einem mittelgradigen und schweren SHT werden die Betroffenen ebenfalls engmaschig überwacht.
Patienten mit schweren und offenen Schädel-Hirn-Verletzungen werden auf der Intensivstation (ICU) intubiert und per Monitor überwacht. Im Verlauf kann es zu einer Erhöhung des Hirndrucks (der sog. intrakranielle Druck, ICP) kommen, welcher zu schweren neurologischen Schädigungen führen kann. Bei einem anhaltenden erhöhten ICP wird notfallmäßig eine Liquordrainage, Kraniotomie (Eröffnung des Schädels) und ggf. eine starke Sedierung durchgeführt, um übermäßige körperliche Aktivität des Patient zu verhindern. Innerhalb der Behandlung kann es zu starken Krampfanfällen kommen, welchen in jedem Fall verhindert und sofort behandelt werden sollten. Offene Schädelfrakturen müssen chirurgisch/ operativ versorgt werden.
Rehabilitation nach einem Schädel-Hirn-Trauma
Sollten nach der Behandlung eines SHT neurologische Schäden vorhanden sein, erfolgt eine Rehabilitation. Diese erfolgt laut dem Rehabilitationsphasenmodell der Bundesarbeitsgemeinschaft für Rehabilitation (BAR) in der Phase B “neurologische Frührehabilitation”. Dort wird durch ein interdisziplinäres Team aus Pflege, Ärzten, Psychologen, Physio- und Ergotherapie sowie Logopädie die Therapie mit dem Patienten durchgeführt und evaluiert. Der Hauptbestandteil der Rehabilitation bezieht sich auf die physischen und psychischen Komponenten des Betroffenen:
- In der physikalischen Therapie wird vor allem die neuromuskuläre Stimulation in Kombination mit Bewegungs- und Gangtraining durchgeführt.
- In der Ergotherapie geht es um die Stimulation der Körpersinne,
- wobei sich die Logopädie mit dem Sprach- und Schlucktraining des Betroffenen beschäftigt.
Ist der Betroffene nach der Behandlung in der Frührehabilitation so weit in der Lage, aktiv an seiner weiteren Therapie teilzunehmen, erfolgt die weiterführende Rehabilitation in einer Rehabilitationsklinik analog der Phase C.
Nach der Phase C erfolgt die Phase D “Anschlussheilbehandlung” (AHB). Der Betroffene hat die Rehabilitationsklinik verlassen und lebt wieder in seinem häuslichen Umfeld. Es erfolgt eine ausschließlich ambulante Versorgung durch beispielsweise Physio- und Ergotherapie sowie Logopädie und ambulante klinische Versorgungen. In Phase E geht es um die berufliche Wiedereingliederung des Betroffenen. Sind die Betroffenen so stark in ihren physischen oder psychischen Zustand geschädigt, werden sie in der Phase F “Langzeitrehabilitation/-pflege" eingegliedert.
(Langfristige) Folgen eines Schädel-Hirn-Traumas
Die Folgen eines Schädel-Hirn-Traumas können von unterschiedlicher Qualität sein. Sie reichen von starken körperlichen Einschränkungen bis hin zu starken Störungen des Bewusstseins. Körperliche Folgen können vor allem im Bereich der oberen und unteren Extremitäten auftreten. So kann es zu starken Veränderungen des Gangbildes kommen und/oder Einschränkungen beim Greifen von Objekten. Psychische Schäden können zum Beispiel zu Wesensveränderungen, Bewusstseinsstörungen oder Abnahme des Kurz - und Mittelzeitgedächtnis führen.
Ein Teil von Menschen, die ein schweres Schädel-Hirn-Trauma erlitten haben, kommen in einen Zustand einer reaktionslosen Wachheit (Wachkoma). Beim Syndrom reaktionsloser Wachheit kommt es zu einem kompletten oder Teilausfall der kompletten Großhirnrinde, während die Funktionen von Zwischenhirn, Hirnstamm und Rückenmark erhalten bleiben. Daraus resultiert ein Zustand, in dem die Menschen keine reproduzierbare Kontaktaufnahme zu ihrer Umwelt durchführen können.
FAQ
Wie kann man einem Schädel-Hirn-Trauma vorbeugen?
Um das Risiko eines Schädel-Hirn-Traumas zu minimieren, sollte man im Alltag Maßnahmen wie das Tragen eines Helms beim Fahrradfahren oder bei risikoreichen Sportarten ergreifen. Im häuslichen Umfeld können Anti-Rutsch-Matten und Handläufe Stürze verhindern. Außerdem ist es wichtig, im Straßenverkehr aufmerksam zu sein und Sicherheitsgurte im Auto zu verwenden.
Welche langfristigen Folgen können nach einem Schädel-Hirn-Trauma auftreten?
Langfristige Folgen können physische Einschränkungen, wie Schwierigkeiten beim Gehen oder Greifen, sowie psychische Auswirkungen, wie Wesensveränderungen, Gedächtnisverlust oder Bewusstseinsstörungen, umfassen. In schweren Fällen kann ein Wachkoma (Syndrom reaktionsloser Wachheit) auftreten.
Wie lange dauert die Rehabilitation nach einem Schädel-Hirn-Trauma?
Die Dauer der Rehabilitation variiert je nach Schweregrad des Traumas und den individuellen Fortschritten des Patienten. Sie kann von mehreren Wochen bis zu mehreren Monaten oder sogar Jahren reichen. Die Rehabilitation erfolgt in verschiedenen Phasen, beginnend mit der neurologischen Frührehabilitation bis hin zur Langzeitpflege, falls erforderlich.
Welche Maßnahmen gehören zur Akutbehandlung eines Schädel-Hirn-Traumas?
Die Akutbehandlung umfasst die Sicherstellung der Vitalfunktionen, wie der Atemwege, die Stabilisierung des Patienten sowie die Kontrolle von Blutungen. In der Klinik werden bildgebende Verfahren wie CT und MRT zur Diagnostik eingesetzt. Bei schwerem Hirndruck kann eine Drainage oder Kraniotomie notwendig sein.
Was ist die Glasgow-Coma-Scale (GCS) und wofür wird sie verwendet?
Die Glasgow-Coma-Scale (GCS) ist ein Bewertungssystem, das zur Einschätzung des Bewusstseinsgrades von Patienten nach einem Schädel-Hirn-Trauma dient. Sie basiert auf visuellen, verbalen und motorischen Reaktionen des Patienten und hilft, den Schweregrad des Traumas zu bestimmen, von leicht (14-15 Punkte) bis schwer (3-8 Punkte).
Florian Seybecke ist Fachbereichsleiter für die neurologische Langzeitrehabilitation in der ZBI Gruppe. Vor seinem Studium zum Bachelor of Science Pflege, mit den Schwerpunkten Qualitätsmanagement, wissenschaftliches Arbeiten sowie Care und Case Management, schloss er die Ausbildung zum examinierten Altenpfleger erfolgreich ab. Der Pflegeexperte für Menschen im Wachkoma und MCS gibt zudem auch als Dozent sein Wissen weiter.
Weitere interessante Artikel:
Gehirnschädigung durch Schlaganfall
Kommunikation im Wachkoma (reaktionslose Wachheit)
Links zum Thema Schädel-Hirn-Trauma:
- Dr. med Uwe Meier - “Schädel-Hirn-Trauma (SHT) - Neurologen und Psychiater im Netz - Das Informationsportal zur psychischen Gesundheit und Nervenerkrankungen (2018), https://www.neurologen-und-psychiater-im-netz.org/neurologie/erkrankungen/schaedel-hirn-trauma/ursachen
- Prof. Dr. Eckhard Rickels - “Schädel-Hirn-Trauma (SHT), Traumatic Brain Injuries (TBI), Deutsche Gesellschaft für Neurochirurgie (DGNC) e.V. (2020), https://www.dgnc.de/gesellschaft/fuer-patienten/schaedel-hirn-trauma-sht/
- Gordon Mao, MD, BA - “Schädel-Hirn-Trauma (TBI)”, MSD Manual - Ausgabe für medizinische Fachkreise, https://www.msdmanuals.com/de-de/profi/verletzungen,-vergiftungen/sch%C3%A4del-hirn-trauma/sch%C3%A4del-hirn-trauma-tbi
- "Schädel-Hirn-Traumata im häuslichen Umfeld nehmen zu: Häufigkeit und Prognose nach Daten des Statistischen Bundesamtes", Deutsche Gesellschaft für Neurointensiv- und Notfallmedizin (DGNI), https://www.dgni.de/aerzte/aktuelle-meldungen/604-schaedel-hirn-traumata-im-haeuslichen-umfeld-nehmen-zu-haeufigkeit-und-prognose-nach-daten-des-statistischen-bundesamtes.html